|
I farmaci ipocolesterolemizzanti: il vantaggio della doppia inibizione
Lorenzo Arnaboldi, Alberto Corsini Università degli Studi di Milano,
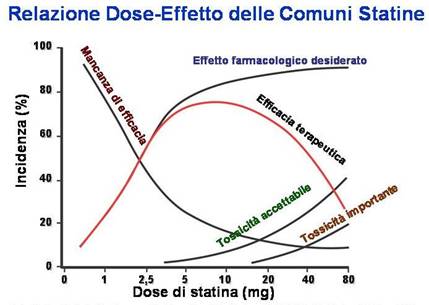
Premessa Elevate concentrazioni plasmatiche del colesterolo-LDL (C-LDL) sono associate ad un aumentato rischio di patologie cardiovascolari. Le statine, riducendo il C-LDL, tramite inibizione della sintesi epatica ed aumento dell’espressione dei recettori per le LDL, sono i farmaci d’elezione nel controllo delle ipercolesterolemie: negli studi clinici condotti con statine, la significativa riduzione del C-LDL correla con quella altrettanto significativa del rischio cardiovascolare. Alla luce di questi risultati, le Linee Guida Internazionali (ATPIII, ESC, EASD) enfatizzano l’importanza di diminuzioni mirate del C-LDL, in funzione del rischio del paziente. Tali riduzioni, spesso superiori al 50%, sono difficilmente ottenibili nella pratica clinica (solo dal 40% dei trattati nello studio Reality) con dosi convenzionali di statina. Le motivazioni di questo fallimento terapeutico sono svariate, tra cui scarsa adesione al trattamento, regime dietetico e stile di vita scorretti, errata posologia, terapie concomitanti, fattori genetici (polimorfismi di CYP3A4, ABCB1, apoE, HMG-CoA riduttasi, FDFT1, PCSK9, SREBP, mutazioni del recettore per le LDL, dell’apo B100, della CETP), ma soprattutto l’insufficienza intrinseca del trattamento farmacologico: ciò nonostante, per paura di tossicità ed effetti collaterali, solo nel 6-16% dei casi il medico decide di aumentare il dosaggio del farmaco. D’altro canto, gli studi PROVE-IT, A-to-Z, TNT, IDEAL, condotti con dosaggi più elevati di statine in pazienti a rischio cardiovascolare, hanno dimostrato una riduzione più significativa degli eventi cardiovascolari ma anche aumenti di miopatie, epatopatie e mortalità. Dato che in questi studi sono stati esclusi pazienti anziani, politrattati o con funzioni renali ed epatiche alterate, va anche sottolineato come l’incidenza di effetti collaterali sia sottostimata. Siccome il raddoppio di una dose “convenzionale” di statina provoca solo una riduzione ulteriore del C-LDL del 6%, associata ad aumenti di tossicità, una terapia con statina-altro agente ipolipidemizzante può essere più efficace e sicura (Figura 1). Tra i diversi approcci, quello della cosiddetta “doppia inibizione” della sintesi del colesterolo (con statina) e dell’assorbimento intestinale (con ezetimibe), sembra il più interessante e promettente, essendo le concentrazioni di C-LDL determinate da entrambe le componenti. Il contenuto in colesterolo, di origine sintetica e dietetica, in una persona adulta è pari a 140 g, di cui 1,2 g soggetti a ricambio giornaliero. Il colesterolo intestinale proviene dalla dieta (300-700 mg) e dalla bile (1 g): circa il 50% viene assorbito dalla mucosa intestinale, mentre il rimanente è escreto nelle feci. Gli esteri del colesterolo della dieta sono idrolizzati nel tenue e colesterolo libero, sitosterolo e campesterolo, emulsionati dagli acidi biliari in micelle, sono trasferiti negli enterociti dal trasportatore Niemann-Pick C1 Like 1 (NPC1L1), localizzato nell’orletto a spazzola. Nell’enterocita il colesterolo è riesterificato e, assieme a trigliceridi e fosfolipidi, trasportato nel circolo linfatico dai chilomicroni i quali, dopo idrolisi enzimatiche che li depletano in trigliceridi, sono trasformati in remnants e captati dal fegato dai recettori per le LDL e loro correlati (LRP). Questo colesterolo riduce la sintesi endogena e l’espressione dei recettori per le LDL, con aumento delle LDL circolanti.
Figura 1: Da Rowland M et al., Clin. Pharmacokin.: Concepts and Applications. 2nd Ed. Philadelphia, Lea & Febiger, 1989
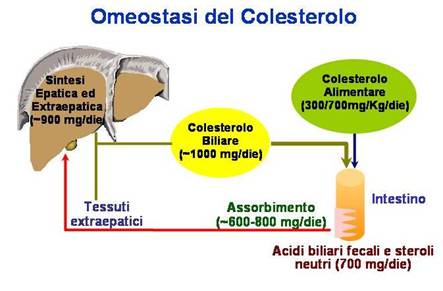
Figura 2. Riadattata da Champe PC, Harvey RA In Biochemistry. 2nd ed. Philadelphia: Lippincott Raven, 1994; Glew RH In Textbook of Biochemistry with Clinical Correlations. 5th ed. New York: Wiley-Liss, 2002:728; Ginsberg HN, Goldberg IJ In Harrison’s Princ.of Int.Medicine. 14th ed. New York: McGraw-Hill, 1998:2138; Shepherd J Eur Heart J 2001;3 (suppl E):E2; Hopfer U In Textbook of Biochemistry with Clinical Correlations. 5th ed. New York: Wiley-Liss, 2002:1082; Bays H Expert Opin Investig Drugs 2002;11:1587
Una quota analoga di colesterolo viene sintetizzata dal fegato e rilasciata nelle VLDL e nella bile, evidenziando un contributo equipollente delle due vie di rifornimento (Figura 2).
Evidenze dell’effetto dell’ezetimibe sull’assorbimento del colesterolo L’ezetimibe riduce il colesterolo nei chilomicroni e nei remnants in scimmie Rhesus e Cynomolgus, senza interferire con l’assorbimento dei trigliceridi o degli acidi grassi. Così come accade in topi knock-out per NPC1L1, topi trattati con ezetimibe rispondono con una riduzione dell’ipercolesterolemia indotta dalla dieta, per diminuiti captazione e assorbimento intestinale del colesterolo (-90%). Dato che in questi topi anche i fitosteroli non sono assorbiti, è stato postulato che NPC1L1 sia il trasportatore per tutti gli steroli. La dimostrazione diretta del legame ezetimibe-NPC1L1 è giunta somministrando in cellule di ratto ed umane un analogo glucuronidato fluorescente: esso si lega specificamente alla membrana di cellule esprimenti NPC1L1 e viene spiazzato da un eccesso di glucuronide freddo. Studi con ortologhi di NPC1L1 di diverse specie hanno anche dimostrato come il glucuronide si leghi alla proteina con affinità 2-10 volte maggiore rispetto alla molecola di origine e come tale legame non si instauri in enterociti di topi KO per NPC1L1. Inoltre, studi clinici hanno dimostrato come polimorfismi nel gene NPC1L1 possano alterare l’assorbimento del colesterolo e l’efficacia dell’ezetimibe. Il fatto che il farmaco impedisca il trasferimento del colesterolo dal lume intestinale all’enterocita, favorendone l’escrezione fecale è documentato dalla mancata interazione con enzimi pancreatici, di esterificazione e lipasi gastrointestinali. Studi condotti circa l’effetto dell’ezetimibe (10 mg/die) in soggetti moderatamente ipercolesterolemici, mediante somministrazione di sitostanolo e colesterolo deuterati, hanno dimostrato una riduzione dell’assorbimento frazionale del colesterolo del 54%, delle concentrazioni del C-LDL, del campesterolo, del sitosterolo e dei trigliceridi rispettivamente pari a 20,4%, 48%, 41% e 7%. Anche in vegetariani, che assumevano meno di 30 mg/die di colesterolo, l’ezetimibe ne riduceva l’assorbimento frazionale del 58% (C-LDL -17,3%), evidenziando un’azione indipendente dalla dieta intrapresa. Infine, l’ezetimibe riduce l’assorbimento intestinale di fitosteroli in pazienti ipercolesterolemici od affetti da sitosterolemia (mutazione nei trasportatori ABCG5 od ABCG8).
Farmacologia clinica dell’ezetimibe L’ezetimibe, somministrato per os, è rapidamente assorbito e glucuronidato nelle cellule della mucosa intestinale da UGT1A1 ed UGT1A3, ma non è metabolizzato dai citocromi: ll glucuronide, farmacologicamente attivo, (90% della concentrazione plasmatica totale dell’ezetimibe), rilasciato al fegato dal sistema portale e riescreto con la bile nel lume intestinale, si localizza nell’enterocita, dove rappresenta più del 95% della dose somministrata. L’ezetimibe ed il glucuronide si legano avidamente alle proteine plasmatiche (99,7% e 88-92% rispettivamente) e subiscono un effetto di ricircolo enteroepatico, importante nel prolungarne l’effetto farmacodinamico. L’ezetimibe è eliminato immodificato per via fecale (80%), o renale (10%) se in forma di glucuronide. Situazioni fisiologiche e patologiche possono alterarne la farmacocinetica: sebbene nell’anziano e nella donna le concentrazioni plasmatiche siano significativamente aumentate, l’effetto ipolipidemizzante è sovrapponibile a quello dell’adulto e non richiede aggiustamenti posologici, mentre si deve prestare attenzione in casi di nefro- ed epatopatie.
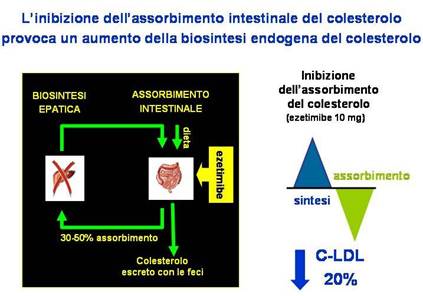
Figura 3: Da Assmann G, et al. J Am Coll Cardiol 2004;43(S2):A445; Goldberg AC, et al. Mayo Clin Proc. 2004;79(5):620
Studi di fase I hanno dimostrato come l’ezetimibe non interagisca con substrati specifici dei citocromi CYP1A2, 2C8, 2C9, 2D6, 3A4 e con la N-acetiltrasferasi. Inoltre, non sono riportate interazioni con warfarina, digossina, cimetidina, contraccettivi orali e soprattutto con statine, le cui concentrazioni plasmatiche sono immodificate nel caso di cosomministrazione. Nonostante due studi condotti con ezetimibe-gemfibrozil o fenofibrato abbiano mostrato un aumento del 50-80% delle concentrazioni plasmatiche dell’ezetimibe, d’altro canto la terapia ezetimibe/fenofibrato possiede un’efficacia complementare sul profilo lipidico in pazienti con dislipidemia mista. Interazioni di rilevanza clinica si verificano nelle combinazioni con ciclosporina o con colestiramina: mentre nel primo caso si sconsiglia la cosomministrazione con l’immunosoppressore, specie nei pazienti soggetti a trapianto renale, nel secondo il farmaco deve essere assunto o 2 ore prima o 4 ore dopo la colestiramina. Precauzionalmente l’utilizzo dell’ezetimibe in gravidanza e nei bambini è sconsigliato. I suoi effetti avversi più comuni, seppure moderati, sono diarrea e dolori addominali, anche se il rischio di litiogenesi non può essere escluso.
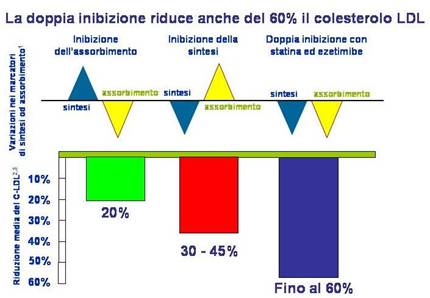
Vantaggi della duplice inibizione con l’associazione ezetimibe/statina La sola riduzione dell’assorbimento intestinale del colesterolo tramite ezetimibe determina una minore disponibilità epatica del lipide, un’aumentata captazione dell e LDL ed una riduzione delle concentrazioni plasmatiche del C-LDL (Figura 3), ma il fegato, per compensare questa carenza, attiva la sintesi endogena di colesterolo (+89%) che compensa l’effetto inibitorio del farmaco, risultando in una modesta diminuzione della colesterolemia: l’ezetimibe (10 mg/die) inibisce il C-LDL in pazienti con ipercolesterolemia primaria solo del 17,7%. Al contrario, la monoterapia con statina, pur diminuendo il C-LDL provoca,
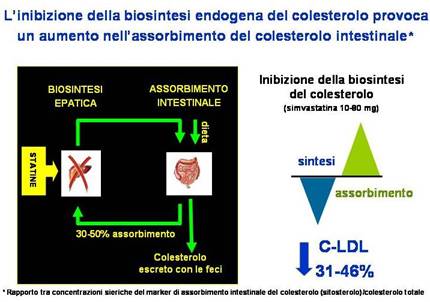
Figura 4: Da Assmann G, et al. J Am Coll Cardiol 2004;43(S2):A445; Goldberg AC, et al. Mayo Clin Proc. 2004;79(5):620
Figura 5: 1. Da Assmann G, et al. J Am Coll Cardiol 2004;43(S2):A445; 2. Da Goldberg AC, et al. Mayo Clin Proc. 2004;79(5):620; 3. Da Davidson M et al. J Am Coll Cardiol 2002; 40:2125
sempre per risposta omeostatica, un aumento dell’assorbimento del colesterolo intestinale (Figura 4). Per questi motivi, la duplice inibizione operata dall’ezetimibe nell’enterocita e dalla statina nell’epatocita esalta le proprietà farmacodinamiche e gli effetti ipolipidemizzanti dei due farmaci, mediante un meccanismo additivo e cooperativo. L’aggiunta dell’ezetimibe alla statina provoca un’ulteriore diminuzione del C-LDL del 20-23% (Figura 5), permettendo il raggiungimento dei valori di C-LDL raccomandati dalle Linee Guida anche in quei pazienti che richiedono un intervento ipolipidemico aggressivo. Pertanto, alla luce di queste evidenze, ne consegue come la combinazione simvastatina-ezetimibe, agendo mediante meccanismi complementari (“doppia inibizione”), rappresenti un approccio terapeutico innovativo ed ottimale per il controllo dell’ipercolesterolemia in pazienti ad alto rischio cardiovascolare.
|