|
IPERTENSIONE ARTERIOSA POLMONARE: DALLA PROGNOSI ALLA TERAPIA
Eduardo Bossone
U.O. Utic-Cardiologia Ospedale di Cava dei Tirreni
L’Ipertensione Arteriosa Polmonare (IAP) [pressione arteriosa polmonare media > 25 mmHg a riposo o > 30 mmHg dopo esercizio fisico, da una pressione di incuneamento polmonare ≤ 15 mmHg e da resistenze vascolari polmonari (RVP) > 3mmHg/l/min] è una un’ eterogenea condizione clinica caratterizzata da un progressivo incremento delle pressioni e RVP che conduce nel tempo ad una grave insufficienza del ventricolo destro ed a morte del paziente. Quindi si impone una diagnosi precoce seguita da un attento trattamento terapeutico.
La Prognosi La storia naturale dell’IAP risulta eterogenea in quanto dipendente dalle malattie associate (i pazienti con IAP e sclerodermia presentano una prognosi peggiore) e dai recenti progressi terapeutici [l’introduzione dell’epoprostenolo ha migliorato la prognosi dei pazienti con ipertensione arteriosa polmonare idiomatica (IAPI)]. Sebbene diversi markers clinici, ecocardiografici ed emodinamici di alterata struttura e funzione delle sezioni destre del cuore sono stati associati all’ “outcome” di pazienti con IAPI, un’ attenta ed accurata valutazione prognostica non dovrebbe considerare il singolo parametro ma la presenza di piu’ indici concordanti (Tab.I). Recentemente Mahapatra et al. hanno riportato una significativa correlazione tra una bassa capacitanza arteriolare polmonare [(CAP) indice dell’ abilità dell’ albero arteriolare polmonare di dilatarsi ad ogni contrazione del VD] e mortalità nei pazienti con IAPI. In 104 pazienti con IAPI durante 4 anni di follow up, una CAP < 0.81 ml x mmHg-1 ed > 2.00 CAP ml x mmHg-1 sono associate rispettivamente ad una sopravvivenza < 40% e 100%. E’, infine, importante sottolineare che i parametri prognostici validati nei pazienti con IAPI non sono applicabili nell’ ipertensione polmonare associata ad altre condizioni (HIV, la sclerodermia, le cardiopatie congenite) che di per sè esercitano un addizionale impatto sulla prognosi. La terapia L’ algoritmo terapeutico del paziente sintomatico con IAP consiste di una “terapia convenzionale” e di “una terapia patogenetica” post test di vasoreattività acuta polmonare (Tab. II). Tra le misure generali vanno ricordati i cambiamenti dello stile di vita (evitare le attività isometriche a favore di quelle isotoniche, l’ esposizione al freddo, il soggiorno in altitudine, considerare i rischi di una gravidanza per un aumento della volemia, del consumo di ossigeno, la presenza di fattori procoagulanti circolanti ed il rischio di embolia polmonare). La terapia convenzionale o “background therapy” consiste nell’ utilizzo di digossina, anticoagulanti, diuretici ed ossigeno. Alcune considerazioni vanno sottolineate in merito all’ approccio terapeutico del paziente con IAP: 1. L’ algoritmo terapeutico delle linee guida dell’ American College of Chest Physician va applicato ai pazienti sintomatici (NYHA class II-IV) che rappresentano la popolazione di studio dei “clinical trials”. L’ efficacia del trattamento nei pazienti asintomatici (NYHA class I ed ipertensione polmonare latente o da esercizio fisico) rimane oggetto di controversie, necessario di ulteriori evidenze. 2. La maggior parte dei farmaci sono stati valutati nei pazienti con IAP idiopatica, associata all’ uso di anoressizzanti o a malattie del connettivo, quindi il loro utilizzo in altre forme di IAP va considerato con estrema cautela. 3. I pazienti con IAP in trattamento vanno attentamente seguiti attraverso un attento follow up clinico- ecocardiografico. 4. Data la complessità dell’ IAP e le diverse possibilità terapeutiche, il paziente con IAP va inviato in centri ad alta specialità in cui sia presente un team multidisciplinare con un’esperienza consolidata e specifica per tale malattia.
Tabella 1. Parametri prognostici nei pazienti con ipertensione arteriosa polmonare idiopatica.
Parametri Clinici Classificazione funzionale NYHA. Classificazione funzionale NYHA dopo trattamento cronico di epoprostenolo.
Resistenza all’esercizio Test del cammino per 6 minuti. Test del cammino per 6 minuti dopo trattamento con epoprostenolo. Picco V02.
Parametri ecocardiografici Presenza di versamento pericardio. Diametro atriale destro. Indici di eccentricità del ventricolo sinistro. Tei Index del ventricolo destro. Capacitanza polmonare misurata con metodologia Doppler.
Parametri emodinamici Gittata cardiaca. Saturazione venosa dell’ossigeno. Positività della risposta in acuto al test con vasodilatatori. Capacitanza polmonare.
Parametri ematochimici Iperurucemia. BNP. Troponina. Noreprinefina plasamtica. Endotelina-I plasmatici.
Modificato da: Galie N, Torbicki A., Barst R, et al. Guidelines on diagnosis and treatment of pulmonary arterial hypertension. Eur Heart J 2004; 25:2243-78 (1).
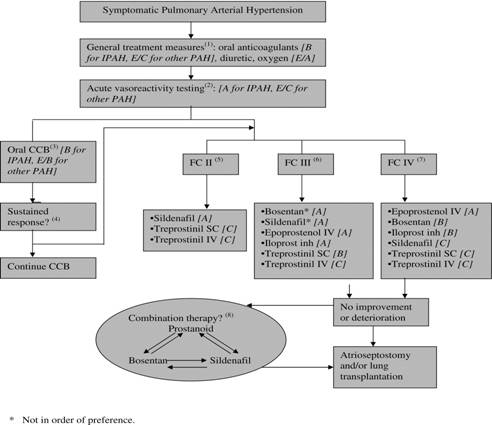
Tabella 2. Algoritmo terapeutico dell’ Ipertensione Arteriosa Polmonare. Badesch DB et al. Chest 2007;131:1917-1928.
Bibliografia
1. Galie N, Torbicki A., Barst R, et al. Guidelines on diagnosis and treatment of pulmonary arterial hypertension. Eur Heart J 2004; 25:2243-78.
2. McGoon M, Gutterman D, Steen V, et al. Screening, early detection, and diagnosis of pulmonary arterial hypertension. ACCP Evidence–Based Clinical Practice Guidelines. Chest 2004;126:14S-34S.
3. Bossone E, Butera G, Bodini BD, Rubenfire M. The interpretation of the electrocardiogram in patients with pulmonary hypertension: the need for clinical correlation. Ital Heart J. 2003 ;4::850-4.
4. Barst RJ, McGoon M, Torbicki A, et al. Diagnosis and differential assessment of pulmonary arterial hypertension. J Am Coll Cardiol 2004;43:40S-47S.
5. Bossone E, Citro R, Blasi F, Allegra L. Echocardiography in pulmonary arterial hypertension: An essential tool. Chest. 2007;131:339-41.
6. Bossone E, Bodini BD, Mazza A, Allegra L. Pulmonary arterial hypertension: the key role of echocardiography. Chest. 2005;127:1836-43.
7. Bossone E, Duong-Wagner TH, Paciocco G, et al. Echocardiographic features of primary pulmonary hypertension. J Am Soc Echocardiogr 1999; 12:655-662.
8. Galie N, Hinderliter Al, Torbicki A, et al. Effects of the oral endothelin-receptor antagonist bosentan on echocardiographic and Doppler measures in patients with pulmonary arterial hypertension. J Am Coll Cardiol 2003; 41:1380-1386.
9. Bossone E, Rubenfire M, Bach DS, et al. Range of tricuspid regurgitation velocity at rest and during exercise in normal adult men: Implications for the diagnosis of pulmonary hypertension. J Am Coll Cardiol 1999; 33:1662-1666.
10. Bossone E, Paciocco G, Iarussi D, et al. The prognostic role of the ECG in primary pulmonary hypertension. Chest 2002; 121:513-518
11. Paciocco G, Martinez FJ, Bossone E, et al. Oxygen desaturation on the six-minute walk test and mortality in untreated primary pulmonary hypertension. Eur Resp J 2001; 17:647-652
12. Mahapatra S, Nishimura RA, Sorajja P, Cha S, McGoon MD. Relationship of pulmonary arterial capacitance and mortality in idiopathic pulmonary arterial hypertension. J Am Coll Cardiol 2006;47:799-803.
|